Тест с ответами по теме «Скарлатина: этиология, клинико-лабораторная диагностика, лечение»
Вашему вниманию представляется Тест с ответами по теме «Скарлатина: этиология, клинико-лабораторная диагностика, лечение» в рамках программы НМО: непрерывного медицинского образования для медицинских работников (врачи, медсестры и фармацевты).
Тест с ответами по теме «Скарлатина: этиология, клинико-лабораторная диагностика, лечение» в рамках программы НМО: непрерывного медицинского образования для медицинского персонала высшего и среднего звена (врачи, медицинские сестры и фармацевтические работники) позволяет успешнее подготовиться к итоговой аттестации и/или понять данную тему.
Полная база тестов в НМО-тренажере:
Все тесты по вашей специальности и смежным направлениям, в том числе которых нет на сайте. Удобный формат и интерфейс. Доступ предоставляется навсегда.
Подключите доступ уже сейчас!
НМО тренажер в Telegram: t.me/nmomed_bot
1. Аллергическим осложнением скарлатины является
1) гломерулонефрит;+
2) лимфаденит;
3) мастоидит;
4) отит.
2. Альтернативным бензилпенициллину препаратом в лечении скарлатины является
1) левомицетин;
2) ципрофлоксацин;
3) доксициклин;
4) цефазолин.+
3. В клиническом анализе крови при скарлатине имеет место
1) нейтрофилез;+
2) лимфопения;
3) нейтропения;
4) лимфоцитоз.
4. В случаях неблагоприятных исходов переболевшие скарлатиной чаще должны наблюдаться у
1) офтальмолога;
2) невролога;
3) отоларинголога;
4) ревматолога.+
5. Возбудителем скарлатины является
1) Streptococcus mitis;
2) Streptococcus anginosus;
3) Streptococcus pyogenes;+
4) Streptococcus viridans.
6. Входными воротами при скарлатине чаще всего являются
1) эпителий альвеол;
2) эпителий носа;
3) эпителий бронхов;
4) небные миндалины.+
7. Диспансерное наблюдение за переболевшими скарлатиной при благоприятном исходе устанавливается сроком на
1) 6 месяцев;
2) 1 месяц;+
3) 3 месяца;
4) 12 месяцев.
8. Инкубационный период при скарлатине продолжается
1) до 21 суток;
2) до 7 суток;+
3) до 14 суток;
4) до 2-хсуток.
9. К поздним осложнениям скарлатины относится
1) менингит;
2) ревматизм;+
3) лимфаденит;
4) пневмония.
10. К ранним осложнениям скарлатины относится
1) гломерулонефрит;
2) аденоидит;+
3) ревматизм;
4) миокардит.
11. Корь отличает от скарлатины наличие
1) гиперемии зева;
2) треугольника Филатова;
3) пятен Бельского-Филатова-Коплика;+
4) интоксикации.
12. Краснуху отличает от скарлатины
1) увеличение заднешейных лимфатических узлов;+
2) сроки появления сыпи;
3) увеличение переднешейных лимфоузлов;
4) повышение температуры тела.
13. Лекарственную болезнь отличает от скарлатины наличие
1) ангины;
2) лимфаденопатии;
3) кожного зуда;+
4) интоксикации.
14. Механизм передачи скарлатины
1) фекально-оральный;
2) трансплацентарный;
3) трансмиссивный;
4) аспирационный.+
15. Основным токсическим компонентом стрептококка является
1) стрептолизин О;
2) эритрогенный токсин;+
3) стрептокиназа В;
4) гиалуронидаза.
16. Препаратом выбора в лечении скарлатины является
1) офлоксацин;
2) ванкомицин;
3) левомицетин;
4) бензилпенициллин.+
17. Псевдотуберкулез отличает от скарлатины
1) появление «малинового» языка в разгар болезни;
2) гепатомегалия с нарушенными биохимическими показателями;+
3) появление шелушения кожи в периоде реконвалесценции;
4) появление точечной сыпи на коже.
18. Септическим осложнением скарлатины является
1) миокардит;
2) гломерулонефрит;
3) менингит;+
4) синовит.
19. Скарлатина является
1) сапронозом;
2) облигатным зоонозом;
3) факультативным зоонозом;
4) антропонозом.+
20. Скарлатину отличает от кори
1) увеличение переднешейных лимфоузлов;
2) отсутствие этапности высыпания;+
3) наличие сыпи на коже;
4) наличие повышения температуры тела.
21. Скарлатину отличает от краснухи
1) сроки появления сыпи;
2) повышение температуры тела;
3) увеличение заднешейных лимфоузлов;
4) выраженные проявления интоксикации.+
22. Скарлатину отличает от лекарственной болезни
1) наличие кожного зуда;
2) наличие интоксикации;+
3) разнообразие элементов сыпи;
4) наличие сыпи.
23. Скарлатину отличает от псевдотуберкулеза
1) появление шелушения кожи в периоде реконвалесценции;
2) появление точечной сыпи на коже;
3) появление «малинового» языка в разгар болезни;
4) наличие налета на миндалинах.+
24. Токсическая стадия патогенеза скарлатины развивается под влиянием
1) дезоксирибонуклеазы;
2) термолабильной фракции экзотоксина;+
3) стрептокиназы А;
4) стрептолизина S.
25. Токсическим осложнением скарлатины является
1) ревматизм;
2) паратонзиллярный абсцесс;
3) некротическая ангина;
4) синдром стрептококкового шока.+
26. Экзантема при скарлатине появляется
1) с 10-го дня болезни;
2) на 7 – 9 сутки болезни;
3) на 3 – 5 сутки болезни;
4) в первые 2 суток болезни.+
27. Элементы сыпи при скарлатине локализуются чаще на
1) дистальных поверхностях конечностей по типу «чулков», «перчаток»;
2) животе;
3) волосистой части головы;
4) боковых частях туловища, сгибательных поверхностях рук.+
28. Элементы сыпи при скарлатине чаще имеют характер
1) розеолезно-папулезный;
2) пятнисто-папулезный;
3) мелкоточечный;+
4) крупнопятнистый.
29. Энантема на мягком небе при скарлатине появляется
1) на 7 – 9 сутки болезни;
2) в первые 2 суток болезни;+
3) на 3 – 5 сутки болезни;
4) с 10-го дня болезни.
30. Язык при скарлатине в 1 — 2-е сутки болезни
1) увеличен в размере с отпечатками зубов по краям;
2) густо обложен коричневым налетом;
3) густо обложен белым налетом;+
4) «географический».
Специальности для предварительного и итогового тестирования:
Лечебная физкультура и спортивная медицина, Неврология, Общая врачебная практика (семейная медицина), Терапия, Травматология и ортопедия, Физиотерапия.
Если Вы уважаете наш труд и разделяете наши ценности (помощь медицинским работникам), если Вам хочется внести свой вклад в развитие нашего проекта, поддерживайте нас донатами: вносите свой посильный вклад в общее дело пожертвованиями и финансовой помощью. Чем больше у нас будет ресурсов, тем больше мы сделаем вместе для медицинских работников (Ваших коллег).
Сказать спасибо
- Колоссальный труд авторов
- Каждый тест проходится вручную
- Ваш донат поможет создать новые материалы
Отблагодарить
Отправить ДОНАТ-благодарность с любого банка по СБП на Т-Банк (Иван М)
+7 903 771-29-51
Спасибо Вам за поддержку!
Скарлати́на (итал. scarlattina, от позднелат. scarlatinum — ярко-красный) — инфекционная болезнь, вызванная гемолитическим стрептококком группы А (Streptococcus pyogenes). Проявляется дерматитом с мелкоточечной, позже эритематозной сыпью, лихорадкой, острым тонзиллитом, общей интоксикацией.
| Скарлатина | |
|---|---|
| МКБ-11 | 1B50 |
| МКБ-10 | A38 |
| МКБ-10-КМ | A38 и A38.9 |
| МКБ-9 | 034 |
| МКБ-9-КМ | 034[1][2] и 034.1[1][2] |
| OMIM | 012541 |
| DiseasesDB | 29032 |
| MedlinePlus | 000974 |
| eMedicine | emerg/518 |
| MeSH | D012541 |
| Медиафайлы на Викискладе |
Источником распространения инфекции при скарлатине является человек. Это может быть:
- Больной с любым проявлением острой или хронической инфекции, вызванной бета-гемолитическим стрептококком группы А — рожей, скарлатиной, ринитом, гайморитом, ангиной, дерматитом или стрептококковым сепсисом.
- Реконвалесцент — человек, перенесший одно из указанных выше заболеваний. Он ещё некоторое время может выделять стрептококк. Такое носительство может продолжаться до трёх недель, в некоторых случаях — годами.
- Здоровый носитель — человек, у которого нет признаков заболевания, но стрептококки группы А живут на слизистой его носоглотки и выделяются в окружающую среду. Такие люди составляют до 15 % всего населения.
Факторы патогенности стрептококка
править
- Септический фактор — определяет распространение микробов в окружающих миндалины тканях, а при проникновении микробов в кровь — во внутренних органах. Тяжёлые септические формы скарлатины могут сопровождаться формированием очагов вторичного распространения стрептококков во всём организме.
- Токсический фактор — определяет разрушение и отделение верхнего слоя эпидермиса, а также нарушение функции головного мозга и сердца. Свойственным скарлатине признаком является «скарлатиновое сердце» — увеличение размеров сердца больного вследствие воздействия токсического фактора на этот орган.
- Аллергический фактор в острую фазу болезни определяет появление сыпи, а в период выздоровления может стать причиной множественного поражения внутренних органов и соединительной ткани по типу ревматизма или васкулита.
Входными воротами при типичной скарлатине является слизистая оболочка зева и носоглотки, область глоточного лимфатического кольца. В некоторых ситуациях возможна атипичная форма скарлатины, входными воротами которой является раневая или ожоговая поверхности, где происходит формирование воспалительно-некротического очага. Патогенез скарлатины состоит из 3 ключевых компонентов: септического, токсического и аллергического. Возбудитель продуцирует экзотоксин, который определяет развитие симптомов интоксикации, сыпи и оказывает аллергизирующее влияние. После перенесенной скарлатины формируется антитоксический иммунитет, который нейтрализует экзотоксины любого типа стрептококка при последующих контактах[3].
Ниже представлены фазы(этапы) патогенеза скарлатины:
- Заражение.
- Фаза токсемии и бактериемии.
- Фаза аллергических реакций.
- Фаза формирования иммунитета.
Длится до 12 дней, чаще 2—3 дня.[источник не указан 2699 дней]
Начальный период, обычно очень короткий (несколько часов), охватывает промежуток времени от возникновения первых симптомов болезни до появления сыпи. Начало может быть внезапным.
Больной становится заразным за сутки до появления первых симптомов. Длительность заразного периода может колебаться от нескольких дней до нескольких недель, но при неосложнённом течении на фоне пенициллина ребёнок уже через 7—10 дней не представляет эпидемической опасности для окружающих.
Особую роль при диагностике заболевания играет состояние кожи и сыпь при скарлатине у детей:
- при надавливании на кожу в области живота в течение 10—15 секунд остаётся белый след;
- носогубный треугольник остаётся белым, при наличии сыпи на коже лица, на корне языка отмечается белый налет;
- ярко-малиновый румянец на щеках, такого же цвета становится язык на 5—6 день от начала заболевания;
- шелушение и отслаивание кожи на ладонях и ступнях ног, длящееся 2—3 недели;
- сгущение сыпи в местах сгибов.[3]
- Интоксикация — лихорадка, общее недомогание, головные боли.
- Скарлатиновая сыпь — мелкоточечная, при умеренном нажатии стеклянным шпателем пятнышки видны чётче. При более сильном нажатии сыпь уступает место золотисто-желтоватому оттенку кожи. Выступает на 1—3 день болезни и локализуется главным образом на щеках, в паху, по бокам туловища. Кожа носогубного треугольника остаётся бледной и свободной от сыпи. Сыпь обычно держится 3—7 дней, затем угасает, не оставляя пигментации. Характерно сгущение сыпи на сгибах конечностей — подмышечной, локтевой, подколенной областях.
- Скарлатиновый язык —
Показательный симптом скарлатины на 2—4 день болезни язык больного становится выражено зернистым, ярко-красного цвета, так называемый «малиновый» язык. - Ангина — постоянный симптом скарлатины. Может протекать тяжелее обычной ангины[4].
- Шелушение кожи — возникает после исчезновения сыпи (через 14 дней от начала заболевания): в области ладоней и стоп оно крупнопластинчатое, начинается с кончиков пальцев; на туловище, шее, ушных раковинах шелушение отрубевидное.
Лечение, как правило, проводится дома. Стационарное лечение необходимо в тяжёлых случаях и при наличии осложнений. До снижения температуры больные должны соблюдать постельный режим. В острый период заболевания необходимо обильное тёплое питье (чай с лимоном, фруктовые соки), жидкую или полужидкую пищу с некоторым ограничением белков. Больным показан постельный режим; назначают стол № 2 (в системе Диета Певзнера).
В качестве медикаментозного лечения назначаются антибиотики пенициллинового ряда в таблетках (феноксиметилпенициллин, ретарпен, амоксициллин, Амоксициллин + клавулановая кислота) в течение 7—10 дней. Дополнительно назначается витаминотерапия (витамины группы В, витамин С). В тяжёлых случаях назначают кортикостероидную и инфузионную терапию (раствор глюкозы или растворы кристаллоидов внутривенно) для уменьшения интоксикации.
В настоящее время существуют две точки зрения на лечение и прогноз. Одна из них связывает лёгкость протекания современной скарлатины с изобретением антибиотиков. Другие авторы полагают, что улучшение питания и условий жизни оказали главное влияние на значительное облегчение течения скарлатины и снижение летальности. Важным аргументом в пользу второй точки зрения служит тот факт, что скарлатина нередко протекает настолько легко, что антибиотики просто не применяются (иногда осознанно, но порой по причине несвоевременной диагностики), но, при должном уходе за ребёнком, это практически не влияет на осложнения и не вызывает летального исхода.
Неясно, когда описание этого заболевания было впервые зарегистрировано. Гиппократ, около 400 года до н. э., описал состояние человека с покрасневшей кожей и лихорадкой.
Первое описание болезни в медицинской литературе появилось в книге 1553 года «De Tumoribus praeter Naturam» сицилийского анатома и врача Джованни Филиппо Инграссия, в которой он назвал ее россалией. Он также подчеркнул, что эта презентация отличается от кори. Она была заново описана Иоганном Вейером во время эпидемии в нижней Германии между 1564 и 1565 годами; он называл это скарлатиной ангинозой. Первое недвусмысленное описание скарлатины появилось в книге Джоаннеса Койтаруса из Пуатье, «De febre purpura epidemiali et contagiosa libri duo», которая была опубликована в 1578 году в Париже. Даниэль Сеннерт из Виттенберга описал классическую «скарлатиновую десквамацию» в 1572 году и был также первым, кто описал ранний артрит, скарлатиновую водянку и асцит, связанные с этим заболеванием.
В 1675 году термин, который обычно используется для обозначения скарлатины, «скарлатина», был написан английским врачом Томасом Сиденхэмом.
В 1827 году Ричард Брайт был первым, кто осознал причастность почечной системы к скарлатине.
Связь между стрептококками и болезнями была впервые описана в 1874 году Теодором Бильротом. Обсуждая кожные инфекции, Бильрот ввёл название рода Streptococcus. В 1884 году после дальнейшего изучения бактерий в элементах сыпи Фридрих Юлиус Розенбах изменил название на нынешнее, Streptococcus pyogenes. Культура стрептококка впервые выращена в 1883 году немецким хирургом Фридрихом Фелейзеном из рожистой эритемы.
Также в 1884 году немецкий врач Фридрих Лёффлер первым обнаружил стрептококки в миндалинах у больных скарлатиной. Поскольку не у всех людей с глоточными стрептококками развилась скарлатина, эти результаты оставались спорными в течение некоторого времени. Связь между стрептококком и скарлатиной была подтверждена Альфонсом Дочезом, Джорджем и Глэдис Дик в начале 1900-х годов.
Нил Филатов (в 1895 г.) и Клемент Дьюкс (в 1894 г.) описали экзантематозную болезнь, которую они считали формой краснухи, но в 1900 году Дьюкс описал её как отдельную болезнь, известную как болезнь Дьюкса, болезнь Филатова, или четвёртая болезнь. Тем не менее в 1979 году Кейт Пауэлл идентифицировал это как фактически ту же болезнь, что и форма скарлатины, которая вызвана стафилококковым экзотоксином и известна как синдром стафилококковой ожоговой кожи.
Для лечения скарлатины до эпохи антибиотиков с 1900 года использовалась лошадиная сыворотка, значительно снизившая смертность.
В 1906 году австрийский педиатр Клеменс фон Пирке предположил, что болезнетворные иммунные комплексы ответственны за нефрит, следующий за скарлатиной.
В 1915 году Фредериком Туортом были открыты бактериофаги. Его работа из-за Первой мировой войны осталась незамеченной, и бактериофаги были вновь открыты Феликсом д’Эрелем в 1917 году. Специфическая ассоциация скарлатины с группой стрептококков должна была ожидать развития схемы группирования стрептококков Лансфилда в 1920-х годах. Джордж и Глэдис Дик показали, что бесклеточные фильтраты могут вызывать эритематозную реакцию, характерную для скарлатины, доказывая, что эта реакция была вызвана токсином. Karelitz и Stempien обнаружили, что экстракты человеческого сывороточного глобулина и плацентарного глобулина можно использовать в качестве осветляющих агентов при скарлатине, и это позже было использовано в качестве основы для теста Дика. Ассоциация скарлатины и бактериофагов была описана в 1926 г. Кантукузеном и Бонсье.
Антитоксин для скарлатины был разработан в 1924 году.
В норме, после перенесения скарлатины в организме вырабатываются антитела к эритротоксину. Впрочем, если иммунитет крайне ослаблен, возможна повторная атака возбудителями, которая наступает ещё до полного излечения. И тогда болезнь выходит на новый виток у, казалось бы, начавшего выздоравливать ребёнка.
Повторное заболевание скарлатиной через длительное время после перенесённой болезни отмечается в 2—4 % случаев. Это связывают с тем, что применение антибиотика с первых дней болезни не даёт организму успеть выработать антитела к эритротоксину.
Течение повторной скарлатины, как правило, более лёгкое. Лечение применяется аналогичное, за исключением того, что врач может назначить не тот же антибиотик, который назначался при первой вспышке болезни[5].
- ↑ 1 2 Disease Ontology (англ.) — 2016.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ 1 2 Геппе Н. А. Детские болезни. — Гэотар-медиа, 2018. — С. 586-590. — 760 с. — ISBN 978-5-9704-4470-2.
- ↑ Скарлатина. Развитие, симптомы, осложнения и лечение. Дата обращения: 1 февраля 2008. Архивировано 9 февраля 2008 года.
- ↑ [mama.ua/26886-skarlatina-u-detej-simptomy-i-lechenie-foto/ Скарлатина у детей]. Симптомы и лечение. Mama.ua.
- Богданов И. Л. Скарлатина как стрептококковая инфекция. — Киев: Госмедиздат УССР, 1962. — 316, [2] с. — 5260 экз. (в пер.)
- Тимченко В. Н. Инфекционные болезни у детей: учебник для педиатрических факультетов медицинских вузов. — СПб.: СпецЛит, 2001. — 560 с. — 4000 экз.
Дата публикации 27 ноября 2019Обновлено 3 августа 2021
Определение болезни. Причины заболевания
Скарлатина (Scarlet fever) — это острое инфекционное заболевание, вызываемое бактериями (пиогенным стрептококком группы А), развивающееся у людей, не имеющих антитоксического иммунитета. Протекает с лихорадкой, интоксикацией, острым тонзиллитом (воспалением в области нёбных миндалин), увеличением региональных лимфатических узлов, но самый яркий симптом — мелкоточечная сыпь.
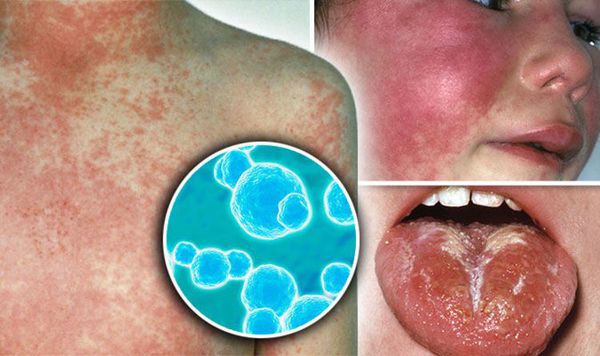
Скарлатина. Характерные признаки.
Инфекция опасна своими гнойно-септическими и иммунными осложнениями.
Возбудителем скарлатины является бактерия – β гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА).
Царство — бактерии
Семейство — Streptococcaceae
Род — стрептококки
Вид — Streptococcus pyogenes
Основные характеристики:
- Это грамположительные кокки (при окраске по методу Грама дают положительный результат, не обесцвечиваются при промывке), неподвижные, расположены цепочками.
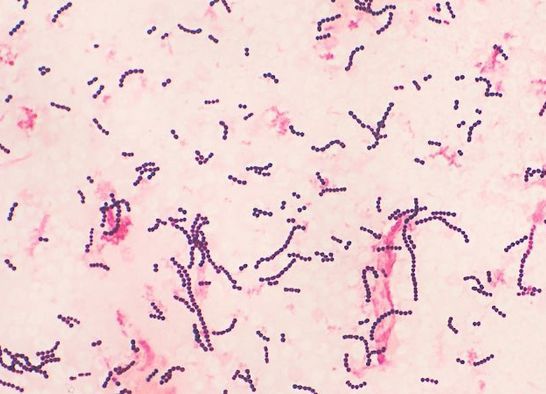
Грамположительные кокки (стрептококк)
- Растут на среде с добавлением крови (кровяном агаре), вокруг колоний образуется зона полного β гемолиза, т. е. исследователь видит вокруг колонии практически прозрачный обесцвеченный кровяной агар (видно невооружённым глазом).
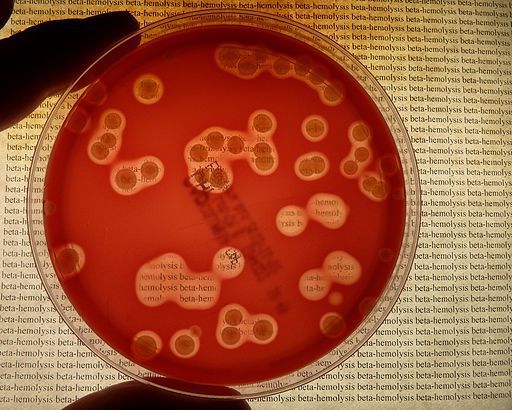
Вокруг колонии бактерий практически прозрачный кровяной агар
- Различают 46 серологических штаммов (они отличаются по структуре М-белка клеточной стенки).
- Имеют более 20 факторов патогенности (веществ в составе бактерий и выделяемых бактериями, которые вызывают воспалительные изменения в организме человека). Самый значимый фактор — эритрогенный экзотоксин А, В, С (токсин Дика). Это белок, выделяемый стрептококком, вызывающий повреждение сосудистой стенки, нарушение проницаемости сосудов, разрушение клеток. Внедрение и распространение токсина в тканях обеспечивают М-белок клеточной стенки, стрептокиназы А и В, стрептолизины О и S, дезоксирибонуклеазы, гиалуронидаза.
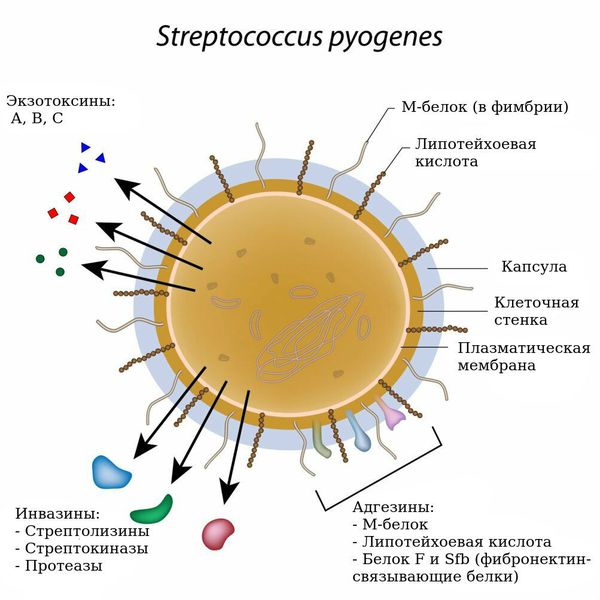
Факторы патогенности Streptococcus pyogenes
Стрептококки распространены повсеместно, поэтому контакт человека с ними происходит неоднократно. Решающим фактором для развития скарлатины является наличие и напряжённость антитоксического иммунитета. Если человек уже встречался с пиогенным стрептококком и у него есть антитоксические антитела (факторы иммунитета, которые запускают реакцию обезвреживания эритрогенных токсинов), тогда развиваются другие формы стрептококковой инфекции, такие как ангина, синусит, отит, импетиго (гнойничковое кожное заболевание, вызванное стрептококком).
Способы заражения
Источником инфекции является человек, больной скарлатиной или другой стрептококковой инфекцией, а также бессимптомный носитель стрептококка.
Путь передачи — воздушно-капельный, реже алиментарный (при несоблюдении гигиенических норм приготовления пищи) и контактно-бытовой (через бытовые предметы, в основном у маленьких детей).
Стрептококки устойчивы в окружающей среде. Длительно (до нескольких месяцев) сохраняются на предметах, в молочных продуктах. Погибают от кипячения и использования дезинфицирующих средств, содержащих в составе спирты, перекись водорода, хлор, йод, фенол.
Факторы риска
Заражение чаще происходит в условиях скученности и при несоблюдении правил личной гигиены. Учитывая эти особенности, скарлатиной больше болеют дети 2-10 лет, посещающие детские коллективы. По статистике дети болеют в 3 раза чаще, чем подростки и в 7 раз чаще, чем взрослые. Общая заболеваемость — 41 на 100 тысяч всего населения и 200-250 на 100 тысяч детского населения [11].
Заболевание скарлатиной развивается по своим законам: чередуются периоды спада и эпидемической активности, сравнительно лёгкого течения и учащения токсических, тяжёлых форм. Нет одного объяснения для этой цикличности. Исследователи связывают вспышки скарлатины со сменой штаммов, с устойчивостью к антибиотикам и с изменением иммунной прослойки населения [1][8].
Сколько раз в жизни болеют скарлатиной
После заболевания формируется стойкий иммунитет, поэтому обычно болеют скарлатиной лишь раз в жизни.
Случаи повторной скарлатины встречаются редко и связаны с нарушениями в работе иммунной системы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы скарлатины
Инкубационный период длится, как правило, от 1 до 7 дней.
Первые признаки скарлатины: начало заболевания острое, больной чувствует слабость, озноб, подъём температуры (чаще до 38-39 °C), головную боль, иногда возникает рвота как симптом интоксикации. С первого дня появляется выраженная боль в горле, болезненность при глотании. Увеличиваются и становятся плотными, болезненными подчелюстные и верхнешейные лимфоузлы.
Основные симптомы скарлатины
При осмотре горла можно увидеть характерную яркую отграниченную гиперемию (покраснение) слизистой мягкого нёба и нёбных миндалин. Они увеличиваются в размерах, в лакунах может быть фибринозно-гнойный налёт. На языке появляется густой белый налёт, со 2-3 дня он очищается, начиная с кончика, и к 4-5 дню становится ярко-красным с крупными сосочками, так называемый «малиновый» язык.
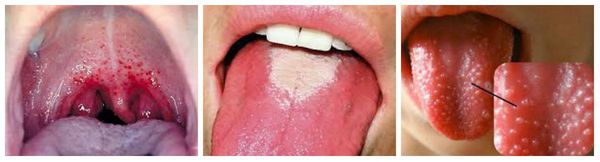
Симптомы скарлатины во рту и на языке
На коже в 1-2 сутки появляется мелкоточечная пятнистая сыпь, ярко-розовая на гиперемированном фоне. Эта сыпь определила название болезни (от итал. scarlatto — алый цвет). Она появляется одномоментно, не подсыпает, локализуется по всему телу. На лице носогубный треугольник остается светлым, так называемый треугольник Филатова. На теле сыпь ярче по боковым и сгибательным поверхностям, со сгущениями в области подмышечных, локтевых, паховых складок. С 3-4 дня сыпь бледнеет и на второй неделе заболевания активно шелушится, особенно это выражено на кистях и стопах.
Как выглядит сыпь при скарлатине:
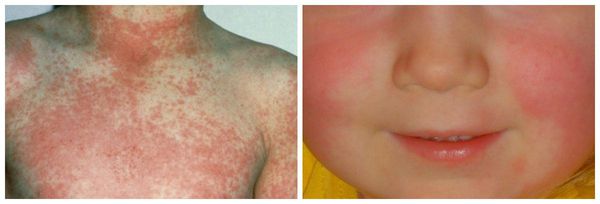
Мелкоточечная пятнистая сыпь. Треугольник Филатова.
В первые дни заболевания активируется симпатическая нервная система, поэтому у больного наблюдается белый дермографизм (белый след на коже при надавливании) и повышение артериального давления. Затем ослабевает токсическое действие и развивается астенический синдром, который проявляется повышенной утомляемостью и плохой переносимостью бытовых нагрузок.
Со второй недели проявления инфекции стихают. Лихорадки нет, у больного появляется аппетит, сокращаются в размерах нёбные миндалины и лимфоузлы, сыпь шелушится. Какое-то время может сохраняться повышенная утомляемость. В этот период продолжается наблюдение за больным, чтобы не пропустить осложнения скарлатины [2][3].
Особенности скарлатины у взрослых и детей
Симптомы скарлатины у взрослых и детей схожи. У взрослых болезнь чаще протекает тяжелее: с высокой температурой и судорожным синдромом. Но возможны и формы со стёртыми симптомами.
Скарлатина у детей до года
Дети до года редко болеют скарлатиной. Признаки скарлатины у маленьких детей: резкое повышением температуры, отказ от еды, выраженное беспокойство и обильные высыпаниями на теле.
Без адекватного лечения у новорождённых может развиться стрептодермия (гнойно-воспалительная болезнь кожи), стрептококковая пневмония, сепсис и менингит.
Как выглядит ребенок, больной скарлатиной:
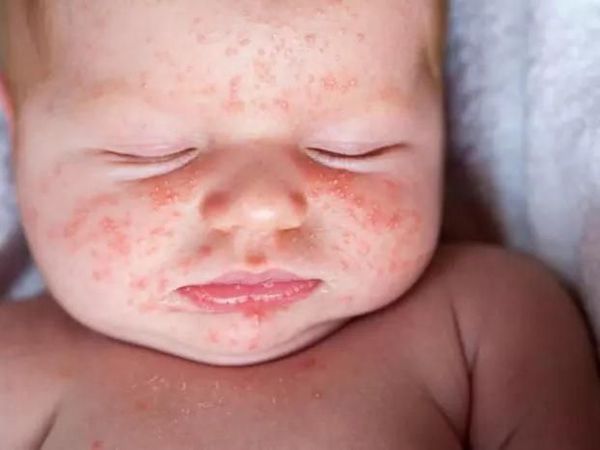
Ребёнок со скарлатиной
Особенности скарлатины при беременности
Если женщина заразилась на ранних сроках, то скарлатина может вызвать выкидыш, на поздних сроках — преждевременные роды.
Патогенез скарлатины
Входными воротами инфекции в подавляющем большинстве случаев является слизистая носоглотки, редко — повреждённая кожа.
В месте внедрения стрептококки с помощью М-белка прикрепляются к слизистой. Важна роль этого М-белка в подавлении фагоцитоза (процесса поглощения и переваривания вредоносного агента клетками иммунной системы) и в развитии инфекционно-аллергических осложнений в организме.
Токсическое действие стрептококка связано с экзотоксинами А, В, С. Они активируют выработку воспалительных цитокинов (ФНО α, ИЛ 1, ИЛ 6), систему комплемента (белков, регулирующих каскад иммунных реакций). Повреждение сосудистой стенки под действием токсина активирует свёртывающую систему крови, происходит процесс коагуляции (образования тромбов), параллельно запускается фибринолиз (процесс разрушения тромбов). Это приводит к нарушению микроциркуляции, к активации симпатико-адреналовой системы. У больного данный процесс проявляется лихорадкой, интоксикацией, повышением давления, появлением мелкоточечной сыпи. В тяжёлых случаях развивается синдром токсического шока. Это угрожающее жизни состояние с нарушением сознания, движения крови по сосудам и быстрым развитием полиорганной недостаточности (почечной, дыхательной, печёночной). У больного резко снижается артериальное давление, кожные покровы становятся бледными, холодными, отсутствует или резко снижено мочеиспускание, сознание спутанное или коматозное (больной не реагирует на раздражители), нарушается ритм дыхания.
За гнойно-некротическое действие стрептококка отвечают ферменты (гиалуронидазы, стрептокиназы, гемолизины), которые разрушают матрикс и клетки соединительной ткани. Происходят воспалительные изменения: покраснение, отёчность, болезненность, увеличение в размерах нёбных миндалин и близлежащих лимфоузлов, в редких случаях развиваются флегмона (острое гнойное воспаление жировой клетчатки), остеомиелит, сепсис и гнойные очаги в других органах.
Развитие аутоиммунных реакций связано со специфической сенсибилизацией стрептококком. Антитела, вырабатываемые на стрептококковые антигены (М-белок, экзотоксины), и циркулирующие иммунные комплексы вызывают активацию макрофагов и лейкоцитов, секрецию ИЛ-1, ФНО и других цитокинов. Развивается воспаление в тканях сердца, суставов, нервной системы, почек. Формируется стрептококковый кардит (воспаление различных структур сердца), артрит (воспаление суставов), хорея (непроизвольные, быстрые, беспорядочные подёргивания различных мышечных групп), гломерулонефрит (иммунное поражение клубочков почки), васкулит (воспаления стенок сосудов).
После перенесённой скарлатины развивается стойкий, пожизненный антитоксический иммунитет. Но в случае иммунодефицита возможно повторное заболевание скарлатиной. Что касается антимикробного иммунитета, то он является типоспецифическим, т. е. индивидуальным для конкретного штамма стрептококка, а точнее его М-белка. Поэтому можно болеть повторными ангинами, отитами, синуситами, кожными формами стрептококковой инфекции [10][12].
Классификация и стадии развития скарлатины
Согласно классификации, предложенной А.А. Колтыпиным, скарлатину подразделяют по типу, тяжести и течению.
По типу:
- Типичная форма скарлатины.
- Атипичная форма скарлатины:
- стёртая форма — все симптомы слабо выражены, сыпь может отсутствовать;
- аггравированная, или гипертоксическая форма — симптомы выражены максимально, протекает очень тяжело;
- экстрафарингеальная — стрептококк попадает через повреждённую кожу и слизистые, различают раневую, ожоговую, послеродовую.
По степени тяжести:
- Лёгкая.
- Средняя.
- Тяжёлая:
- септическая;
- токсическая;
- токсико-септическая.
Критериями тяжести являются выраженность синдрома интоксикации, лихорадка, характер поражения ротоглотки, интенсивность сыпи.
По течению:
- Гладкое.
- Негладкое:
- с осложнениями;
- с присоединением вторичной инфекции;
- с обострением хронических заболеваний.
Этапы заболевания
Скарлатина, как и любая инфекция, проходит несколько стадий:
- Инкубационный период — от момента заражения до появления первых признаков болезни. Обычно длится от 1 до 7 дней.
- Начальный период — от возникновения первых симптомов болезни до появления сыпи. Наблюдают интоксикацию, изменения в ротоглотке, увеличение лимфатических узлов.
- Период высыпаний — начинается с развития экзантемы на коже и длится от 7 до10 дней. Именно тогда развиваются все описанные выше симптомы заболевания.
- Период реконвалесценции (выздоровления) — начинается на второй неделе болезни и длится примерно 2 недели. Для этого периода характерно угасание симптомов, шелушение сыпи, проявления астении и риск развития осложнений [4][5].
Осложнения скарлатины
Ранние осложнения
В случае тяжёлого течения при токсической форме развивается грозное осложнение — токсический шок. Могут возникнуть гнойно-септические осложнения: перитонзиллярный (рядом с нёбной миндалиной) абсцесс, флегмона шеи, гнойный отит и мастоидит (воспаление сосцевидного отростка височной кости), синусит и сепсис. В этих случаях нужны незамедлительные реанимационные и хирургические действия.
Но самые инвалидизирующие осложнения связаны с аутоиммунными реакциями, когда развивается острая ревматическая лихорадка. Полная картина включает пять симптомов: воспаление тканей сердца, мигрирующий полиартрит, хорея, кольцевидная эритема и ревматические узелки на коже. Развивается чаще у детей 7-15 лет, это связано с эпидемиологией скарлатины и стрептококковых инфекций. У взрослых чаще выявляются уже хронические формы. По данным Госстатотчёта в России в 2014 году распространённость ревматической лихорадки составляет:
- 1,8 на 100 тысяч детей от 0 до 14 лет — острые формы ;
- 11,8 на 100 тысяч детей и 118,4 на 100 тысяч всего населения — хронические формы [12].
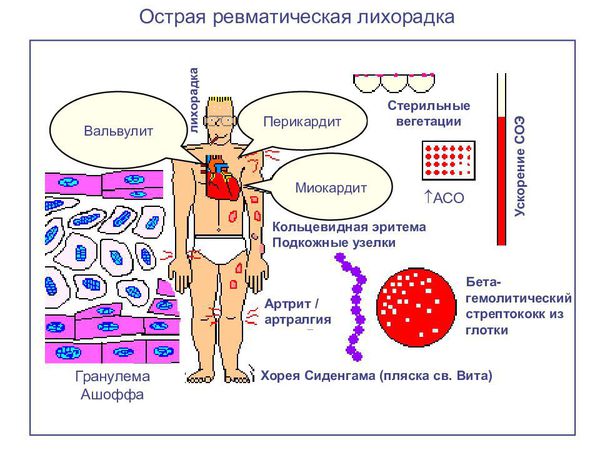
Острая ревматическая лихорадка
Поздние осложнения
К поздним осложнениям относятся заболевания, которые напрямую не связаны с возбудителем и обусловлены нарушениями иммунного ответа: кардит, артрит, хорея и гломерулонефрит.
Кардит протекает с воспалением клапанов сердца, чаще поражается митральный и аортальный клапаны, развивается клапанная недостаточность и регургитация (обратный ток крови через клапаны). При осмотре выслушивается органический систолический шум. Лечение противовоспалительными препаратами не всегда приводит к улучшению, и в некоторых случаях формируется хроническая болезнь сердца. На фоне перегрузки объёмом крови усиливаются симптомы сердечной недостаточности. Тогда больному требуется хирургическое лечение с пластикой клапанов.
Артрит — воспаление в основном крупных суставов, протекает с болезненностью, припуханием, скованностью в движениях. Характерно поражение нескольких суставов, чаще коленных и голеностопных, мигрирующее воспаление. Хорошая реакция на противовоспалительную терапию. В случае неадекватного лечения и генетической склонности развивается хроническое течение артрита с повторными атаками и деформацией суставов.
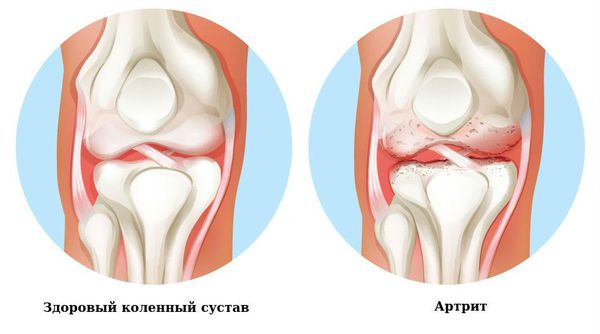
Артрит
Хорея возникает иногда и через 6 месяцев. У человека появляются нарушения походки, непроизвольные, неконтролируемые движения рук, ног, тела, мимики, как правило, чрезмерно выраженные. Со стороны состояние напоминает пританцовывание, отсюда и название. При осмотре мышечный тонус снижен, рефлексы оживлены, выражена потливость, неустойчивая температура, излишняя эмоциональность. В лечении эффективны антибиотики, противовоспалительные и противосудорожные препараты длительным курсом.
PANDAS синдром — расшифровывается как педиатрическое нейропсихиатрическое аутоиммунное расстройство. Выявлено осложнение относительно недавно, в конце XX века. Характерными признаками этого расстройства являются обсессивно-конвульсивные приступы. У больного появляются навязчивые мысли и движения, двигательные или вокальные тики, может появиться эмоциональность, нарушение памяти. На фоне антибактериальной и иммунной терапии наступает улучшение, но при повторной стрептококковой инфекции или стрессовой ситуации симптомы возвращаются.
Гломерулонефрит — аутоиммунное заболевание почек. Характерными симптомами являются отёки, дизурия (нарушение мочеиспускания), гематурия (кровь в моче), повышение артериального давления, почечная недостаточность. В диагностике помогает оценка общего анализа мочи, особенно при невыраженных симптомах. В терапии ограничивают воду, соль, используются антибиотики, диуретики, антигипертензивные, противовоспалительные препараты, при почечной недостаточности — диализ [12][13].
Диагностика скарлатины
При типичном течении скарлатины диагностика не вызывает затруднений. В некоторых случаях необходимо проводить дифференциальный диагноз с иерсиниозом (острой кишечной инфекцией), инфекционным мононуклеозом, дифтерией ротоглотки, корью, краснухой, аллергической реакцией. В практике врача существует оценка риска скарлатины по шкале Мак-Айзека.
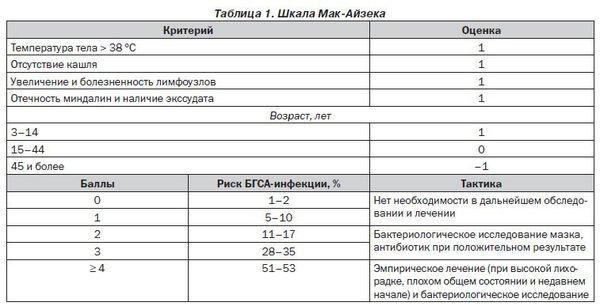
Шкала Мак-Айзека
В процессе сбора анамнеза необходимо выяснить возможные случаи стрептококковой инфекции в окружении больного.
Лабораторная диагностика
В клиническом анализе крови характерно повышение числа лейкоцитов, нейтрофилёз со сдвигом до юных форм (увеличивается процент палочкоядерных нейтрофилов) и ускорение скорости оседания эритроцитов (СОЭ). Обязательно необходимо провести контроль общего анализа мочи.
Наиболее оптимальным в диагностике скарлатины является культуральный метод. Материал со слизистой наносят на среду с кровью. Культивируют в термостате и на третий день оценивают. Одновременно ставится тест на чувствительность к антибиотикам.
Существует тест для быстрой диагностики (стрептатест). Это особенно важно при стёртой форме скарлатины для обоснованного назначения антибиотиков. Он основан на выявлении специфических антигенов стрептококка в реакции агглютинации и иммуноферментного анализа (в тесте происходит соединение антиген + антитело, при этом исследователь видит окрашивание на тест полоске). Забор мазков и постановку теста проводят даже у постели больного, результат получают через 5 минут. Его чувствительность (до 95 %) и специфичность (95-100 %) гарантируют высокую точность результата [11]. Рекомендовано проводить стрептатест вместе с бактериологическим исследованием до назначения антибиотиков.
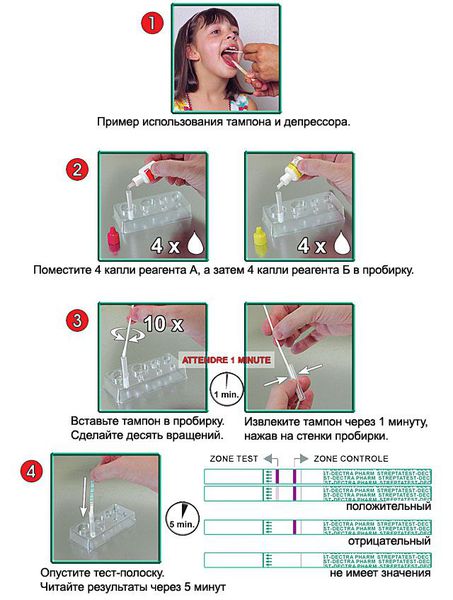
Стрептатест
Можно провести исследование с помощью полимеразной цепной реакции в реальном времени (ПЦР) для выделения ДНК стрептококка из любого биоматериала.
Новым современным методом является секвенирование генома бактерии Streptococcus pyogenes. Это генетическая расшифровка участков ДНК, кодирующих М-белок и токсины, т. е. определение штамма стрептококка. Используется в научных целях для расследования вспышек скарлатины, выявления новых штаммов с изменяющимися факторами патогенности и устойчивостью к антибиотикам.
Серологическая диагностика — это обнаружение противострептококковых антител к антистрептолизину-О, дезоксирибонуклеазе, гиалуронидазе. В острый период этот метод недостаточно эффективен, поскольку антитела начинают вырабатываться на 2-3 неделе заболевания, а иногда позднее. Но при развитии постстрептококковых осложнений (острая ревматическая лихорадка, гломерулонефрит), наличие противострептококковых антител является очень важным показателем перенесённой стрептококковой инфекции.
По необходимости назначаются инструментальные методы обследования (ЭКГ, УЗИ сердца, почек суставов, рентгенологическое обследование, ЭЭГ) [1][7][8].
Лечение скарлатины
К какому врачу обратиться
Лечением скарлатины занимается врач-инфекционист. Лёгкие формы скарлатины лечатся амбулаторно, среднетяжёлые и тяжёлые требуют госпитализации в инфекционный стационар.
Рекомендовано изолировать больного от других членов семьи.
Постельный режим и диета
На острый лихорадочный период необходим постельный режим, диета с исключением аллергенных продуктов и обильное питьё. Еда должна быть легкоусвояемой, желательно мягкой или протёртой.
Купание при скарлатине
Ограничений на водные гигиенические процедуры при скарлатине нет. Мыться нужно аккуратно, учитывая повышенную чувствительность воспалённой кожи.
Медикаментозная терапия
Основным методом лечения скарлатины является антибактериальная терапия. Стрептококки чувствительны к β-лактамным антибиотикам, поэтому препаратами выбора для лечения скарлатины являются пенициллины (амоксициллин, амоксициллин с клавулоновой кислотой) и цефалоспорины (цефалексин, цефадроксил). Не описано устойчивости к этой группе антибиотиков. Курс препарата в адекватной дозе длится не менее 10 дней.
Для лечения скарлатины у детей можно применять все перечисленные препараты, дозировка зависит от возраста пациента. Правильно подобрать антибиотик и его дозу может только врач.
Устойчивость к антибиотикам
Существует проблема, связанная с формированием устойчивости к антибиотикам, которые широко назначаются в терапии стрептококковой инфекции. Так, при расшифровке вспышек скарлатины в Великобритании, Китае, Южной Корее выявлено достаточно большое количество штаммов, устойчивых к макролидам и клиндамицину.
По результатам многоцентровых исследований в России — ПЕГАС 2 в 2004-2005 гг. и ПЕГАС 3 в 2006-2009 гг. — были выявлены нечувствительные штаммы:
- к макролидам — до 10 % (азитомицин — 9,6 %, кларитромицин — 4,5 %, спирамицин — 1,4 %);
- к клиндамицину — 0,6 %;
- к хлорамфениколу — 13,4 %;
- к тетрациклинам — 47,1 % [1][6].
Все штаммы оказались чувствительными к фторхинолонам второго поколения, ванкомицину и линезолиду, но это все-таки антибиотики резерва. Макролиды можно назначать только лицам с аллергией на пенициллины и цефалоспорины. Длительность курса также составляет 10 дней, азитромицин — 5 дней.
Поддерживающая терапия
Симптоматическая терапия: при повышении температуры, головной боли применяются нестероидные противовоспалительные препараты (ибупрофен, парацетамол). С целью уменьшения аллергического воспаления — антигистаминные препараты (цетиризин, лоратадин). Обязательно полоскать и орошать горло растворами антисептиков.
В случае токсической и септической формы течения скарлатины проводится лечение в условиях реанимационного отделения стационара. Больному ставится центральный венозный катетер, начинается инфузионная терапия:
- сначала введение кристаллоидных растворов быстро и в большом объёме, затем индивидуальный подбор растворов и объёма в комбинации с мочегонными средствами;
- введение вазоконстрикторов (допамин), системных гормонов (преднизолон);
- парентеральное (внутривенное, внутримышечное) введение антибиотиков.
Лечение скарлатины народными методами
Скарлатину лечат только антибиотиками, которые назначает врач. В период реконвалесценции (выздоровления) будут полезны витамины (поливитамины с микроэлементами) и растительные и химические препараты, оказывающие тонизирующее влияние на нервную систему, например элеутерококк, женьшень, L карнитин, янтарная кислота [6][9].
Прогноз. Профилактика
Прогноз при своевременном лечении скарлатины, как правило, благоприятный. Если антибактериальная терапия не проводилась или препарат был подобран нерационально, существует риск развития осложнений, о которых говорилось ранее. Дальнейший прогноз будет зависеть от тяжести осложнений и их последствий. Например, при развитии кардита вовремя начатое лечение и дальнейшая поддерживающая терапия помогает избежать формирования порока сердца и инвалидности человека. Но если пропустить это осложнение, то диагноз устанавливается поздно на основании развития клапанного порока сердца и сердечной недостаточности.
Диспансерное наблюдение за лицами, переболевшими скарлатиной и ангиной из очага, проводится в течение одного месяца. Периодичность осмотра и контроля клинического анализа крови, общего анализа мочи, ЭКГ через 7 дней, потом через 3 недели. При наличии патологии в зависимости от её вида больного передают под наблюдение нефролога, ревматолога, невролога или других специалистов.
Больной скарлатиной выписывается после клинического выздоровления и санации от стрептококка, но не ранее 10 дней от начала заболевания. Дети, посещающие дошкольные заведения и первые 2 класса школы, находятся на домашнем режиме ещё 12 дней. Дети любого возраста из учреждений закрытого типа изолируются от коллектива на 12 дней. Взрослые, работающие в детских коллективах, в детских поликлиниках и стационарах, в хирургических и родильных отделениях, в организациях пищевой промышленности переводятся на 12 дней на другую работу, где они не будут представлять угрозы. Больных ангиной из очагов скарлатины выписывают по таким же критериям.
Для профилактики скарлатины распространения заболевания в детском коллективе существуют противоэпидемические мероприятия, прописанные в санитарных правилах МЗ РФ.
- Каждый случай скарлатины регистрируется.
- В коллективе наблюдают за контактными в течение 7 дней и при выявлении двух и более случаев скарлатины проводят обследование (посев на Streptococcus pyogenes) всех контактных.
- В случае фарингита больного изолируют, лечат и обследуют на носительство стрептококка.
- Ограничивают допуск детей и контакты с другими детскими группами.
- Если больной скарлатиной лечится дома, то за контактными лицами наблюдают 17 дней. Им проводят местную терапию раствором томицида и экстренную антибактериальную профилактику скарлатины.
Прививка от скарлатины не разработана. Лучший способ предотвратить заражение стрептококковой инфекцией — чаще мыть руки [16].
За дополнение статьи благодарим Павла Александрова — врача-инфекциониста, научного редактора портала «ПроБолезни».
Анализ на скарлатину
Скарлатина представляет собой инфекционную патологию, возбудителем которой является бета-гемолитический
стрептококк группы А. Бактерия способна вызывать различные гнойные заболевания, в том числе болезни кожи,
мочеполовых органов и т.д.
Клиническая картина скарлатины
Инкубационный период, то есть время до появления первых клинических симптомов заболевания при скарлатине,
довольно короткий (несколько дней). Обычно заболевание начинается остро с повышения температуры тела до 38-40
°C, появления сыпи и боли в горле.
Сыпь мелкая, распространяется по всему телу, включая слизистую рта. Как правило, высыпания появляются на верхних
отделах тела и довольно быстро распространяются сверху вниз. Сыпь носит сливной характер и особенно затрагивает
места сгибов и кожные складки. Внимание обращает на себя яркая окраска щек («горящие щеки») при сохранении
бледности носогубного треугольника. Язык становится «малиновым» – ярко-красным, отекшим, краснеет горло. Спустя
5-7 дней сыпь начинает сходить с заметным шелушением в области ладоней и обычно проходит бесследно.
Помимо вышеописанных симптомов для скарлатины характерны и другие менее специфичные изменения, такие как
увеличение лимфоузлов, мышечная слабость, головная боль и прочее.
Как происходит заражение? Кто болеет скарлатиной?
Передача возбудителя инфекции происходит воздушно-капельным путем от человека к человеку. Наиболее характерно
заболевание для детей младшего и среднего возраста (2-12 лет). В группе риска также находятся люди, имеющие
частый близкий контакт с детьми, например, работающие в детских коллективах (преподаватели, тренеры и т.д.).
Однако непосредственно скарлатиной взрослые болеют редко, а стрептококк способен вызвать у них другие
заболевания.
Какие анализы сдавать при подозрении на скарлатину?
В диагностике скарлатины важную роль играют тщательный сбор анамнеза заболевания и жизни, в том числе
эпидемиологического анамнеза, а также подробное изучение клинической картины болезни. По характеру сыпи, месту и
времени ее возникновения можно с большой вероятностью судить о патологии. Однако достоверно подтвердить диагноз
помогают лишь лабораторные методы исследования.
Клинический анализ крови
Общий анализ крови при скарлатине, как и при большинстве других патологий, является обязательным исследованием. К
изучаемым показателям относятся: форменные элементы крови, в том числе отдельные фракции лейкоцитов (нейтрофилы,
лимфоциты, моноциты и др.), СОЭ, гемоглобин. При инфекционном заболевании, вызванном стрептококком, удается
обнаружить высокий уровень лейкоцитов (лейкоцитоз), преимущественно за счет увеличения числа нейтрофилов. Также
инфекция может сопровождаться повышением скорости оседания эритроцитов.
Биохимическое исследование крови
Биохимический анализ входит в базовый профиль исследований при большинстве патологий и позволяет оценить работу
различных систем органов. Важным показателем является С-реактивный белок, количество которого возрастает на фоне
воспалительных процессов.
Общий анализ мочи
Этот анализ позволяет оценить функциональную активность почек, которые могут повреждаться при стрептококковых
инфекциях. Мочу исследуют как визуально, так и физико-химически.
Исследования, направленные на подтверждение скарлатины
Бактериологическое исследование (мазок из зева)
Данный метод исследования позволяет выявить возбудителя заболевания и подтвердить этиологию болезни. Мазок из
зева помещают на питательную среду, где происходит размножение бактерий, и затем определяют их вид под
микроскопом.
Обнаружение генетического материала бактерии методом ПЦР
ПЦР – полимеразная цепная реакция – позволяет обнаружить ДНК бактерии в биоматериале пациента. Этот метод почти
не используется при скарлатине, так как мазок из зева является более простым и эффективным.
Реакция коагглютинации
Метод основан на взаимодействии антител с антигенами возбудителя и используется для быстрой диагностики
скарлатины.
Анализ на антистрептолизин-О
>АСЛ-О – белок, направленный против токсина, вырабатываемого стрептококком. Его уровень в крови может указывать на
перенесенную инфекцию, вызванную этим возбудителем.
Дополнительные исследования
Помимо лабораторной диагностики, могут потребоваться инструментальные исследования, такие как ЭКГ, УЗИ органов
брюшной полости, ЭХО-КГ.
Сроки сдачи анализов при скарлатине
Наибольшая информативность анализов наблюдается в период разгара заболевания. Исследования назначают при
первичном обращении пациента с подозрением на скарлатину. Люди, переболевшие скарлатиной, нуждаются в
диспансерном наблюдении в течение месяца. Контрольные анализы крови и мочи проводят через 7-10 дней после
выздоровления, а затем повторяют через 21 день.
Где сдать мазок на скарлатину?
Мазок из зева и другие исследования доступны в ДЦЛИ (МНПЦЛИ). Уточняйте информацию на сайте лаборатории.
Важно! Ни одно исследование не обладает абсолютной чувствительностью и специфичностью.
Обязательно консультируйтесь со специалистом и не пытайтесь самостоятельно диагностировать и лечить заболевание.
Скарлатина: причины появления, симптомы, диагностика и способы лечения.
Определение
Скарлатина – это острое инфекционное заболевание верхних дыхательных путей, сопровождающееся симптомами интоксикации (головной болью, подъемом температуры, слабостью), воспалением миндалин (ангиной) и характерными высыпаниями на коже.
Источником инфекции является больной человек или носитель стрептококковой инфекции. Чаще болеют дети дошкольного и школьного возраста – от 2 до 8 лет, поскольку в наибольшей степени подвержены воздействию стрептококка. Человек после инфицирования становится носителем инфекции и способен ее передать в последующие 3 недели с момента заражения. После перенесенного заболевания формируется стойкий иммунитет.
Скарлатина – опасное заболевание, которое может повлечь за собой серьезные осложнения. Знание симптомов скарлатины поможет в ранние сроки обратиться за помощью и начать своевременное лечение.
Причины появления скарлатины
Возбудителем (инфекционным агентом) скарлатины выступают бактерии – стрептококки группы А. Эти микроорганизмы внедряются в верхние дыхательные пути и продуцируют экзотоксины, которые попадают в кровоток и ткани.
Основной путь передачи инфекции – воздушно-капельный, поэтому большая скученность детей способствует распространению инфекции.
Другой способ заражения – контактно-бытовой — через общую посуду, игрушки и т.д.
Повторное развитие заболевания у выздоравливающего ребенка возможно при сниженном иммунитете и недостаточной выработке антител к токсинам.
Классификация скарлатины
Скарлатину делят по типу течения на типичную и атипичную формы.
Для типичной формы (наиболее часто встречающейся) характерна классическая картина заболевания с лихорадкой, ангиной и сыпью.
Атипичная форма часто протекает со стертой симптоматикой. Однако к атипичным формам относятся и самые тяжелые формы скарлатины – геморрагическая и гипертоксическая, которые приводят к тяжелым осложнениям вплоть до летального исхода.
По течению болезни также выделяют гладкое течение (без осложнений) и негладкое (с осложнениями).
Симптомы скарлатины
Первые симптомы заболевания возникают через 2–7 дней после заражения стрептококком – сначала поднимается температура до 39-40°C, затем появляется слабость, головная боль, иногда эти симптомы сопровождаются однократной рвотой. Чувствуется боль при глотании, слизистые зева гиперемированы (красные), миндалины увеличены, на них присутствует сероватый налет.
Среди наиболее заметных симптомов скарлатины – мелкоточечная сыпь на фоне красной кожи.
Сыпь обычно распространяется по всему телу и лицу. В естественных складках (например, в подмышечных областях или под ягодицами), на боковых поверхностях туловища регистрируется наибольшее количество высыпаний. В местах повышенного трения кожи с одеждой сыпь имеет сливной характер (сплошь покрывает участок тела) и может занимать обширные зоны. На лице сыпь не затрагивает носогубный треугольник, что является характерным признаком скарлатины. В редких случаях могут появляться мелкие пузырьки с прозрачной жидкостью. Сыпь держится от 3 до 7 дней, после чего бледнеет и исчезает без следа. Наступает этап шелушения, когда кожа отслаивается чешуйками и пластинами, в основном на руках и ногах.
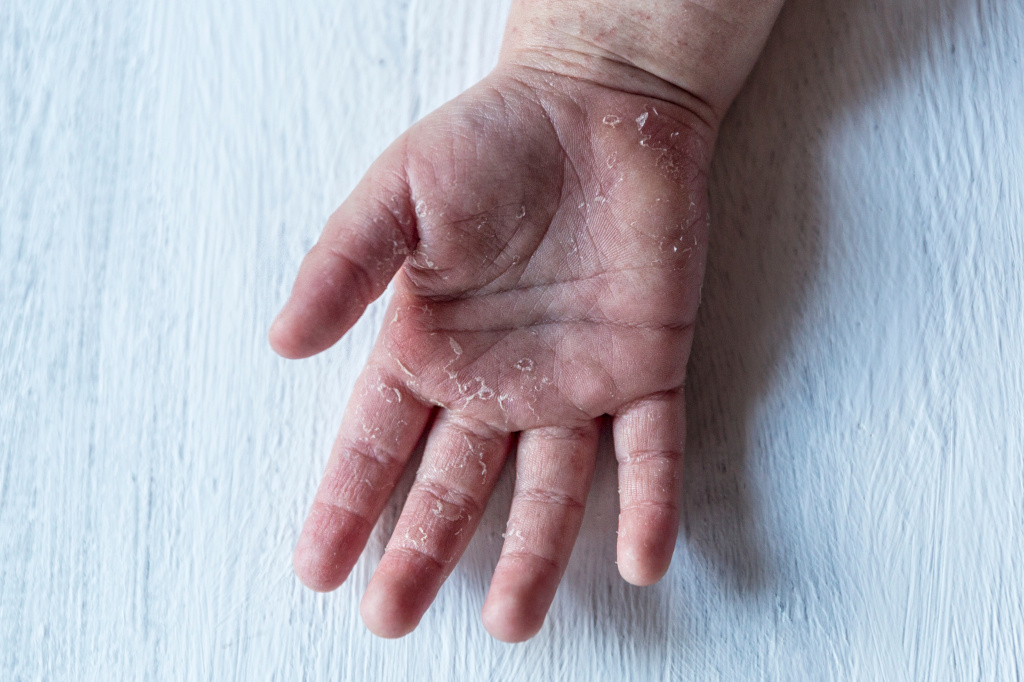
Изображение используется согласно лицензии Shutterstock.
Зуд не характерен для скарлатинозной сыпи, однако при сопутствующем атопическом дерматите умеренный зуд возможен.
В тяжелых случаях развивается выраженная интоксикация, ребенок становится вялым, сонливым или раздражительным, может появиться спутанность сознания на пике лихорадки (при подъеме температуры выше 40°C), сыпь приобретает синеватый (цианотичный) оттенок, неравномерна, возможны внутрикожные кровоизлияния (геморрагическая сыпь).
Для скарлатины характерно увеличение лимфатических узлов — они становятся плотными и болезненными. К третьему дню болезни язык приобретает ярко-розовый (иногда малиновый) цвет с выраженными сосочками и без налета.
Изображение используется согласно лицензии Shutterstock.
Диагностика скарлатины
Диагностика скарлатины проводится врачом на основании жалоб пациента, данных осмотра и комплекса лабораторно-инструментальных методов обследования. Объем обследования может изменяться в зависимости от клинической картины, тяжести заболевания, а также наличия осложнений.
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
К каким врачам обращаться
При появлении симптомов лихорадки, боли в горле и сыпи необходимо обратиться к педиатру, врачу общей практики или терапевту. После осмотра врач сделает заключение и составит план дальнейшего обследования и терапии. При легких формах скарлатины лечение проводится в домашних условиях, при тяжелых — необходима госпитализация в инфекционный стационар. Консультация узких специалистов, например кардиолога, может потребоваться при наличии сопутствующих заболеваний.
Если у ребенка резко возникала головная боль, отсутствует мочеиспускание более 8–12 часов, он перестал пить, жалуется на сухость во рту и постоянную жажду, стал сонлив или беспокоен, необходимо вызвать скорую медицинскую помощь.
Лечение скарлатины
Лечение скарлатины зависит от формы заболевания и тяжести клинических проявлений. Терапия включает постельный режим при высокой температуре, изоляцию больного с целью исключения заражения других людей, обильное питье для восполнения потери жидкости при высокой температуре и рвоте, молочно-растительную диету, а также обязательную антибактериальную терапию курсом на 7 дней (при необходимости курс может быть продлен, иногда требуется смена препарата).
Разрешается гигиенический душ. После душа кожу полотенцем следует промокать, а не вытирать. Сыпь дополнительно обрабатывать не нужно, в случае нагноения элементов сыпи применяют местные антисептики.
При боли в горле назначают питье — негорячие или слегка прохладные напитки обладают анестезирующим эффектом. Возможно применение местных антисептиков.
В комнате больного нужно поддерживать оптимальную влажность воздуха с помощью увлажнителя или обычной емкости с водой.
Это мероприятие уменьшает ощущение сухости в горле и болезненность. Ежедневно следует проводить влажную уборку помещения.
Осложнения
Осложнения скарлатины связаны с распространением токсина по лимфатическим путям и поверхностным сосудам. Токсины могут воздействовать на сердечно-сосудистую, эндокринную и нервную системы. Существует риск гнойного отита, гнойного поражения пазух носа. Спустя 2–3 недели после скарлатины возможны отдаленные осложнения, связанные с аллергической реакцией на стрептококк, поражением почек, сердца и суставов.
Вероятность поздних осложнений диктует необходимость контроля функций этих органов после перенесенной скарлатины (ЭКГ, общий анализ мочи, осмотр суставов).
Профилактика скарлатины
Специфической профилактики (вакцины от скарлатины) в настоящее время не разработано. Поэтому важной составляющей профилактики скарлатины остается соблюдение правил личной гигиены, обучение детей регулярному мытью рук, уходу за полостью рта, использованию личного полотенца, зубной щетки, бутылки, чашки для питья и других личных вещей – все эти простые мероприятия существенно снижают риск передачи стрептококковой инфекции.
Возвращение в детский коллектив разрешается после 22-го дня от начала заболевания.
Источники:
- Постановление от 18 декабря 2013 года N66
«Об утверждении СП 3.1.2.3149-13 «Профилактика стрептококковой (группы А) инфекции». - Берман Р.Э., Клигман Р.М., Дженсон Х.Б. Педиатрия по Нельсону: в 5 т. – 2009. 824 с.
- Учайкин В.Ф., Нисевич И.И., Шамшева О.В. Инфекционные болезни у детей: Учебник. – М.: ГЭОТАР-Медиа, 2011. 688 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Простуда: причины появления, симптомы, диагностика и способы лечения.
Тонзиллит: причины появления, симптомы, диагностика и способы лечения.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Ложный круп: причины появления, симптомы, диагностика и способы лечения.